症状を伴う肝酵素異常を見た場合、肝疾患に固執せず、主訴を中心に全身疾患を検討する。また、微熱・倦怠感などの非特異的な症状に対しても、肝炎などの可能性を想起する。バイタルサイン異常や意識障害があれば、胆管炎や敗血症、劇症肝炎、肝不全などの可能性を考慮する。
検査異常をパターンに分ける
ジェネラリストのための内科外来マニュアル 第3版の分類を用いて整理する。
- 肝細胞障害型
- 胆道系型
- 混合型
- ビリルビン単独上昇
- LDH上昇
肝細胞障害型 (AST, ALT 優位)
除外するべき疾患
肝臓以外の疾患を除外する:「幸福な菌血症」
- 甲状腺機能亢進症・低下症
- 副腎不全
- 筋由来(激しい運動、横紋筋融解、ミオパチー)
- 溶血・血腫
- 摂食障害
snap diagnosis
- 異常の桁数について
- AST or ALT 4桁以上の爆増は、薬か虚血か肝炎ウイルス
- 特にALTが5桁(1万)以上の場合は、薬か虚血(毒も薬の一種とみて)
- 逆に AST or ALT 2桁台の上昇は、薬と感染 (肝炎ウイルス以外) に加えて、油 (脂肪肝、NASH) と酒 (アルコール)
- AST, ALT 4桁以上の上昇で、LDH >> AST > ALT は虚血を疑う
- 局在的に AST/ALT > 1 はあまり肝臓らしくないが、肝硬変とアルコールとWillson病は例外
- γ-GTP上昇 + AST優位パターンではアルコール性を示唆
ジェネラリストのための内科外来マニュアル 第3版、内科レジデントの鉄則より
各論
アルコール性、肝炎ウイルス、NAFLD、自己免疫性、薬剤性の頻度が高い。
鑑別の覚え方:異常が目立つのが薬・虚血・感染(特に肝炎ウイルス)。それに加えて、酒と油と自己免疫。
アルコール性肝障害
- γGTP上昇 + AST優位パターン
- 断酒が唯一の治療法。AUDIT質問票を活用しつつフォロー、精神科や断酒会につなげる
- 肝臓以外のアルコール合併症:心房細動、慢性膵炎、小脳失調、末梢神経障害、ビタミンB1欠乏(心不全、Wernicke-Korsakoff 症候群)
- 肝硬変をきたすと、むくんで腫れて(腹部膨満、下腿浮腫、肝脾腫)、ホルモン異常の所見(クモ状血管腫、手掌紅斑、女性化乳房)がみられる
薬剤性
- 多くの薬剤、サプリメント、健康食品、漢方薬が肝障害を生じうる
- 有名なのはアセトアミノフェン ≧ 7.5~10 g/日
- カロナールやアセリオ (疼痛) の添付文書上の上限は 4000 mg
- cf. カロナール 500 mg 錠 x 20 錠 = 10 g
- LiverTox (NIH) https://www.ncbi.nlm.nih.gov/books/NBK547852/
- 発熱、皮疹、好酸球増多はないこともあり、薬剤中止によって正常化するかどうかで判断する必要がある
ウイルス性肝炎、そのほかの感染症
明らかなリスクがなくともB/C型肝炎はスクリーニングを行う。A型、E型肝炎は旅行歴や生ものの喫食歴に応じて検討。いわゆる肝炎ウイルス以外にも、EBVやCMVなどのウイルス、レジオネラ肺炎、リケッチアなどさまざまな感染症で肝酵素が変動しうる。
NAFLD→MASLD
エタノール換算で男性30g/日、女性20g/日未満までの場合、非アルコール性と判断する。アルコール性と異なり、AST<ALTの事が多い。
脂肪肝(NAFL)のうち10~20%が肝炎(NASH)に進行し、肝硬変や肝細胞癌と関連する。鑑別するためには本来は肝生検で評価する必要があるが、非侵襲的な尺度として、FIB-4 index や NAFLD fibrosis score (NFS)、超音波によるエラストグラフィなどが参考になる。
MASLDへの名称変更に伴い、除外診断から組み入れ式の診断に変更になったようだが、9割以上の例がNAFLDと一致するとのこと(https://kanzo-kensa.com/sick/nash-nafld/; 企業サイトなので参考までに)。
自己免疫性肝炎
無症候性の肝酵素異常で発見される例が多い。自己免疫性甲状腺炎、関節リウマチ、潰瘍性大腸炎との合併もみられ、概して女性に多い。抗核抗体、抗平滑筋抗体、抗ミトコンドリア抗体、抗LKM-1抗体、γグロブリン高値を参考とする。
胆道系型 (ALP, γGTP 優位)
除外するべき肝胆道系以外の疾患
- ALP単独上昇:骨疾患(骨折、骨腫瘍・骨転移)、成長期、妊娠
- γGTP は飲酒、NAFLD、薬剤、糖尿病、COPD、心筋梗塞、膵疾患、腎不全でも上昇しうる
- 成人Still病や巨細胞性動脈炎などの血管炎、腫瘍ではALP・γGTP双方が上昇しうる
診断
腹部超音波検査で肝内・肝外胆管拡張や腫瘍を検索する。胆管拡張があれば、閉塞起点(胆膵、十二指腸の腫瘍や結石)を検索する。拡張がなければ、薬剤、PBC、PSCなどを考える。
胆管拡張がない場合
薬剤性肝障害、浸潤性疾患(肝細胞癌、転移性肝腫瘍、結核、サルコイドーシス、アミロイドーシス、リンパ腫)、うっ血肝、PBC、PSCなどを鑑別する。
胆道系型の異常をきたす薬剤:
同化ステロイド、ピル、アモキシシリン・クラブラン酸、アザチオプリン、ACE阻害薬、NSAIDs、クロルプロマジン、アロプリノール、カルバマゼピン、ヒドララジン、エリスロマイシン
混合型
肝細胞障害型、胆道系型双方の鑑別を考慮する必要があるが、R比が参考になる。R>5 では肝細胞障害型、R<2では胆道系型を考える。
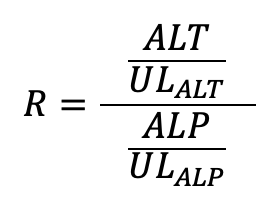
- ピットフォール:
- 結石による急性胆道閉塞において、AST・ALTが先に(ALPやBilより前に)上昇することがある。胆道系酵素の変動がないことを理由に胆管炎を否定しない
- 敗血症やウイルス性肝炎の回復期に ALP 優位に見えることがある(ALPは半減期1週間と長い)
ビリルビン単独上昇
- 間接・直接どちらが優位かをみる
- 間接ビリルビン上昇の鑑別は、溶血・血腫、輸血後、体質性黄疸。したがって、溶血・血腫さえ除外できれば、そのほかは緊急性は比較的低い(私見)。
- 体質性黄疸では Gilbert 症候群が最多。空腹時や運動後などに上昇するが、≦ 3 mg/dL である
LDH上昇
あまり特異的ではない。心筋・骨格筋、リンパ腫、血液疾患、肺疾患、腎疾患でも上昇しうる。



コメント